Written by Michelle Champlin BSc Pod., M.Ch.S., S.R., Ch., (UK)
Most of us have leg lengths that are slightly different (up to 90% of us) – even our feet aren’t identical. However, this can give us problems in adulthood if the difference is big enough, or even if it’s relatively minor yet we participate in sports/activities that might cause symptoms such as lower back pain.
What is an LLD?
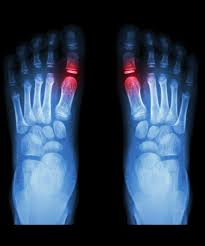
There are two main types of leg length difference/discrepancy (LLD) – functional and anatomical (or ‘true’ LLD). A difference in leg lengths can range from a few milimitres to perhaps 6cm or more. An LLD of 1cm or more can cause you to ‘compensate’ how you stand, walk and run, leading to back, hip, knee and ankle problems.
‘True’ LLD
A true LLD exists when there is an actual difference between leg lengths due to a difference in the length and shape of the bones in the leg. Usually this involves the tibia, fibula and/or femur but sometimes can be more complex and also involve the foot and ankle bones and joints or the pelvis.
Causes of True LLD
A true LLD may exist from birth (congenital), or may be due to damage or infection to the bones or growth plates in childhood. Adults may also experience shortening of a leg following a bone fracture.
‘Functional’ LLD
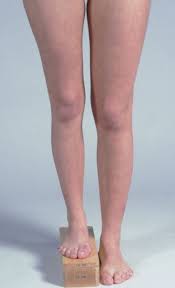
A functional LLD gives the outer appearance and symptoms of an LLD, but there is no notable asymmetry of the skeletal structure. This apparent difference in measure leg lengths is commonly due to a muscular weakness/imbalance at the hip or foot/ankle joint. An excessively tilted pelvis, over-pronation of the sub-talar joints, genu varum / genu valgum and even injury to various tendons or ligaments in the ankle / leg / hip can cause apparent shortening in one leg by limiting a joint’s movement.
Effects of an LLD
An LLD, whether functional or true, causes your weight and centre of gravity to be shifted more to the short leg side. The pelvis tilts to the short side. Lumbar scoliosis (convex to the short side), knee flexion (increased on the long side) may also be evident. Generally, your body will cope fine with a difference of up to 1cm, but with 2cm or more you will tend to limp.
One of the clinical signs that we frequently (not always) see in patients with an LLD is that their feet do two different things. The foot/ankle joint – or sub-talar joint – of the longer side may over-pronate to a degree (we measure this and will tell you how much). On the shorter side, the foot may supinate. Viewed from the rear of your feet/legs, the long leg ankle joint (over-pronating) will bulge inwards and the short leg ankle (supinating) will bulge outwards. You can see a helpful diagram of how supination / over-pronation can look here.
Symptoms of an LLD
Symptoms of an LLD are varied, depending on how big the difference is, how active you are, underlying cause and so on. Symptoms, and which side of the body they are first experienced, can also depend on whether the LLD is functional or true. General symptoms include lower back pain, knee and/or hip pain, osteoarthritic changes in the knee or hip, ITB syndrome and plantar fasciitis.
First of all, as biomechanics experts, we will want to to carry out a thorough lower limb biomechanical assessment. This will include both static measurements at various marker points on your body, as well as a dynamic gait analysis. We are assessing and analyzing not just your feet, ankles, legs and hips but also the biomechanics of your arms (there may sometimes be a difference in swing for example), head and neck tilt (to the shorter side), spinal deviation, hip tilt / dip (to the shorter side) and so on.
How is an LLD treated?
Correcting an LLD is generally advisable when the patient is experiencing symptoms, such as lower back pain. Treatment options will vary according to the type of LLD (true / functional) and in essence the underlying cause. As experts in lower limb biomechanics and anatomy, Dubai Podiatry Centre seeks to identify the correct cause and recommend the correct treatment plan, either short or longer term.
Treatment may be as straightforward as a custom heel lift or shoe liner worn within existing footwear, footwear modification or perhaps custom orthotic therapy particularly if the LLD is related to a functional anomaly, such as one foot over-pronating. Occasionally, in true LLD cases where the difference is significant, surgery may be advised.
Functional LLD may also involve physiotherapy exercises to improve the pelvic and leg function and flexibility. It is important to note also that correction may be gradual as to immediately ‘correct’ an LLD to ‘match’ the other leg through for an example a heel lift, can be too severe and sudden, causing different pain and symptoms elsewhere.
Michelle Champlin, Chief Podiatrist at Dubai Podiatry Centre cautions though “It is important to note that a certain degree of asymmetry is normal in us all – children included – and can act as a stimulus for children’s normal bone growth and generally speaking need not be corrected. However, if the LLD is significant and other symptoms are present, it is worth ruling out underlying causes including certain illnesses and syndromes.”
If you suspect you have an LLD, have chronic lower back pain that has not been responsive to other treatments, or are a runner with niggling overuse injuries, contact the experts at Dubai Podiatry Centre on 04 3435390 for a thorough assessment and treatment plan.
بقلم ميشيل شامبلين
معظمنا لديه أطوال أرجل مختلفة قليلاً (ما يصل إلى ٩٠٪ منا) – حتى أقدامنا ليست متطابقة. ومع ذلك، يمكن أن يسبب لنا هذا مشاكل في مرحلة البلوغ إذا كان الفرق كبيرًا بدرجة كافية، أو حتى إذا كان بسيطًا نسبيًا ولكننا نشارك في الألعاب الرياضية/الأنشطة التي قد تسبب أعراضًا مثل آلام أسفل الظهر.
ما هو دكتوراه في الحقوق؟
هناك نوعان رئيسيان من اختلاف/تناقض طول الساق – وظيفي وتشريحي (أو “حقيقي”). يمكن أن يتراوح الاختلاف في أطوال الأرجل من بضعة مليمترات إلى ٦ سم أو أكثر. يمكن أن يتسبب ارتفاع 1 سم أو أكثر في “تعويض” طريقة الوقوف والمشي والجري، مما يؤدي إلى مشاكل في الظهر والورك والركبة والكاحل.
“صحيح” تباين الطول الساق
يوجد تباين في الطول الساق الحقيقي عندما يكون هناك اختلاف فعلي بين أطوال الساق بسبب اختلاف في طول وشكل العظام في الساق. عادةً ما يشمل ذلك الظنبوب و/أو الشظية و/أو عظم الفخذ، لكن في بعض الأحيان قد يكون أكثر تعقيدًا ويشتمل أيضًا على عظام ومفاصل القدم والكاحل أو الحوض
أسباب تباين طول الساق الحقيقية
قد يوجد مرض تباين طول الساق الحقيقي منذ الولادة (خلقي)، أو قد يكون بسبب تلف أو إصابة العظام أو صفائح النمو في مرحلة الطفولة. قد يعاني البالغون أيضًا من تقصير في الساق بعد حدوث كسر في العظام.
تباين طول الساق “الوظيفي“.
يعطي تباين طول الساق الوظيفي المظهر الخارجي وأعراض تباين طول الساق، ولكن لا يوجد عدم تناسق ملحوظ في الهيكل العظمي. عادةً ما يرجع هذا الاختلاف الواضح في قياس أطوال الساق إلى ضعف/اختلال العضلات في مفصل الورك أو القدم/الكاحل. يمكن أن يؤدي الحوض المائل بشكل مفرط، والإفراط في كب المفاصل تحت الكاحل، والقدم / الأروح وحتى إصابة الأوتار أو الأربطة المختلفة في الكاحل / الساق / الورك إلى تقصير واضح في ساق واحدة عن طريق الحد من حركة المفصل
آثار تباين في طول الساق
يتسبب تباين في طول الساق ، سواء كان وظيفيًا أو حقيقيًا، في تحويل وزنك ومركز ثقلك إلى جانب الساق القصيرة. يميل الحوض إلى الجانب القصير. قد يكون الجنف القطني (محدبًا إلى الجانب القصير) وانثناء الركبة (متزايدًا على الجانب الطويل) واضحًا أيضًا. بشكل عام، سوف يتكيف جسمك بشكل جيد مع اختلاف يصل إلى 1 سم، ولكن مع 2 سم أو أكثر سوف تميل إلى العرج.
إحدى العلامات السريرية التي نراها بشكل متكرر (وليس دائمًا) لدى المرضى الذين يعانون من مرض تباين في طول الساق هي أن أقدامهم تقوم بشيئين مختلفين. قد يكون مفصل القدم/الكاحل – أو المفصل تحت الكاحل – للجانب الأطول مفرطًا في البسط إلى حد ما (نقوم بقياس ذلك وسنخبرك بالمقدار). على الجانب الأقصر، قد تستلقي القدم. عند النظر من الجزء الخلفي لقدميك/ساقيك، فإن مفصل الكاحل ذو الساق الطويلة (الكب الزائد) سوف ينتفخ إلى الداخل، وسوف ينتفخ كاحل الساق القصير (الاستلقاء) إلى الخارج. يمكنك رؤية رسم تخطيطي مفيد لكيفية ظهور الاستلقاء / الإفراط في الكب هنا.
أعراض تباين في طول الساق
تتنوع أعراض مرض تباين في طول الساق ، اعتمادًا على حجم الفرق، ومدى نشاطك، والسبب الكامن وراء ذلك، وما إلى ذلك. يمكن أيضًا أن تعتمد الأعراض، وأي جانب من الجسم يتم ظهوره لأول مرة، على ما إذا كان تباين في طول الساق فعالًا أم حقيقيًا. تشمل الأعراض العامة آلام أ سفل الظهر، وألم في الركبة و/أو الورك، وتغيرات هشاشة العظام في الركبة أو الورك، ومتلازمة ITB والتهاب اللفافة الأخمصية.
أولاً، كخبراء في الميكانيكا الحيوية، نرغب في إجراء تقييم ميكانيكي حيوي شامل للأطراف السفلية. سيتضمن ذلك قياسات ثابتة في نقاط مختلفة على جسمك، بالإضافة إلى تحليل المشية الديناميكي. نحن لا نقوم بتقييم وتحليل قدميك وكاحليك وساقيك ووركيك فحسب، بل أيضًا الميكانيكا الحيوية لذراعيك (قد يكون هناك أحيانًا اختلاف في التأرجح على سبيل المثال)، وإمالة الرأس والرقبة (إلى الجانب الأقصر)، وانحراف العمود الفقري، والورك إمالة / تراجع (إلى الجانب الأقصر) وما إلى ذلك
كيف يتم التعامل مع مرض تباين في طول الساق؟
يُنصح عمومًا بتصحيح مرض تباين في طول الساق عندما يعاني المريض من أعراض، مثل آلام أسفل الظهر. ستختلف خيارات العلاج وفقًا لنوع مرض تباين في طول الساق (الحقيقي / الوظيفي) وفي جوهره السبب الأساسي. كخبراء في الميكانيكا الحيوية وتشريح الأطراف السفلية، يسعى مركز دبي لعلاج الأرجل إلى تحديد السبب الصحيح والتوصية بخطة العلاج الصحيحة، سواء على المدى القصير أو الطويل.
قد يكون العلاج بسيطًا مثل رفع الكعب المخصص أو بطانة الحذاء التي يتم ارتداؤها داخل الأحذية الموجودة، أو تعديل الأحذية أو ربما العلاج التقويمي المخصص خاصة إذا كان مرض تباين في طول الساق مرتبطًا بشذوذ وظيفي، مثل النطق الزائد لقدم واحدة. في بعض الأحيان، في حالات مرض تباين في طول الساق الحقيقية حيث يكون الفرق كبيرًا، قد ينصح بإجراء عملية جراحية.
قد يتضمن مرض تباين في طول الساق الوظيفي أيضًا تمارين العلاج الطبيعي لتحسين وظيفة ومرونة الحوض والساق. من المهم أن نلاحظ أيضًا أن التصحيح قد يكون تدريجيًا بحيث يتم “تصحيح” مرض تباين في طول الساق على الفور “لمطابقة” الساق الأخرى من خلال رفع الكعب على سبيل المثال، ويمكن أن يكون شديدًا ومفاجئًا، مما يسبب آلامًا وأعراضًا مختلفة في أماكن أخرى.
تحذر ميشيل شامبلين، رئيسة أطباء الأقدام في مركز دبي لعلاج الأرجل، قائلة: “من المهم أن نلاحظ أن وجود درجة معينة من عدم التناسق أمر طبيعي فينا جميعًا – بما في ذلك الأطفال – ويمكن أن يكون بمثابة حافز لنمو العظام الطبيعي لدى الأطفال، وبشكل عام لا يلزم تصحيحه”. . ومع ذلك، إذا كان مرض تباين في طول الساق كبيرًا وكانت هناك أعراض أخرى، فمن المفيد استبعاد الأسباب الأساسية بما في ذلك بعض الأمراض والمتلازمات.
إذا كنت تشك في إصابتك بمرض مرض تباين في طول الساق، أو تعاني من آلام مزمنة في أسفل الظهر لا تستجيب للعلاجات الأخرى، أو كنت عداءًا يعاني من إصابات مزعجة بسبب الإفراط في الاستخدام، اتصل بالخبراء في مركز دبي للعناية بالاقدام على الرقم ٠٤٣٤٣٥٣٩٠ للحصول على تقييم شامل وخطة علاج